Гистерэктомия
Теренс Кеннеди, M.S. (Lond.), F.R.C.S.
Королевская больница Виктории, Белфаст
Пер. с англ. Н.Д. Фирсовой, 2018
Желудок – крупный и важный орган, тем не менее, он не является абсолютно необходимым для жизни, и небольшая часть пациентов после тотальной гистерэктомии обладает прекрасным здоровьем в течение длительного времени. Однако большинство пациентов, перенесших гастроэктомию, приобретает инвалидность, поэтому операция не должна проводиться, если есть удовлетворительная альтернатива. Большое значение имеет оперативная техника, особенно с учетом метода анастомоза, также важен тщательный долгосрочный послеоперационный контроль.
Цель этой статьи – рассмотреть некоторые из наиболее важных проблем.
Показания к операции
Карцинома
Лечением выбора для карциномы желудка, несомненно, является радикальная частичная гистерэктомия. Обычно она заключается в удалении дистальной части желудка. Когда опухоль ограничена кардией или дном, как правило, применяется радикальная проксимальная частичная гистерэктомия, хотя более радикальной в таком случае будет тотальная гистерэктомия, так как это позволит удалить субпилорические и супрадуоденальные лимфатические узлы.
Когда в ходе лапаротомии обнаруживается неизлечимый рак желудка из-за метастазов в печени, перитонеального распространения или неудаляемых лимфоузлов, почти все хирурги соглашаются с тем, что полезной будет паллиативная частичная гистерэктомия. Вместе с тем, паллиативная тотальная гистерэктомия имеет сомнительную ценность с учетом более высокой непосредственной смертности и значительного риска серьезных нарушений питания.
Саркома
Саркому можно лечить с помощью тотальной гистерэктомии, но нередко, особенно это касается лейомиосарком, опухоли большого размера вырастают за пределы желудка, в то время как в самом желудке поражается только небольшая область стенки; в таких случаях адекватным будет проведение частичной гистерэктомии.
Полипы желудка
Доброкачественные желудочные полипы могут быть множественными, и все они подлежат удалению из-за риска кровотечения и карциноматозных изменений. Когда поражен весь или почти весь желудок, показана полная гистерэктомия.
Гематемезис от множественных эрозий желудка
В таких случаях большинство хирургов предпочтут субтотальную гастректомию, хотя некоторые из них выступают за полную гистерэктомию как лечение выбора. Если после высокой частичной гистерэктомии сохраняется кровотечение, которое не объясняется никакой другой причиной, следует серьезно рассмотреть возможность тотальной гистерэктомии.
Неизлечимая рецидивирующая пептическая язва
Тотальная гистерэктомия иногда ошибочно выполняется по поводу простой язвы желудка, считающейся карциноматозной, как в одном из моих случаев. Эта ошибка довольно распространена.
Пропагандируется также плановая тотальная гистерэктомия по поводу «злокачественной» формы рецидивирующей язвенной болезни. Всего лишь несколько хирургов поддерживают тезис о том, что такое радикальное лечение часто, если вообще когда-либо, необходимо при пептической язве.
Имена Золлингера и Эллисона связаны с синдромом, в котором рецидивирующая пептическая язва с очень высокой кислотностью желудка связана с неинсулин-секретирующей опухолью ткани поджелудочной железы (синдром Золлингера-Эллисона). Они рекомендуют удалить опухоль поджелудочной железы и выполнить тотальную гистерэктомию. Если опухоль поджелудочной железы действительно является причиной этого состояния, и если она удаляется, то трудно понять, почему необходимо удалить и слизистую желудка.
Техника
Доступ
Операция может быть выполнена с помощью трех типов разреза для левой торакотомии, левого абдомино-торакального разреза или чисто абдоминального разреза, либо срединной линии, левого или правого парамедианного, либо даже разреза Кохера с левой стороны.
Рассечение обширное, так как широкая экспозиция – необходимая предпосылка успеха. Нет никаких сомнений в том, что левый абдомино-торакальный разрез, разделяющий диафрагму, дает наиболее полную экспозицию и является наиболее предпочтительным. Однако он имеет определенные недостатки. У пожилых и хилых пациентов, которых большинство, такая экспозиция вызывает больший шок, чем чисто абдоминальный разрез. Он также вызывает больше проблем, и даже опасные легочные осложнения. Кроме того, хотя большинство торакальных хирургов отрицают это, любой разрез с резекцией ребра или отсечением реберного края может приводить к сильной затяжной боли в ране. Один из моих пациентов пристрастился к наркотикам в результате этой боли, которая сохраняется более семи лет.
Недостаток чистой торакотомии в плохом доступе к двенадцатиперстной кишке, а разреза Кохера – в плохом доступе к брюшному отделу пищевода.
Вертикальный эпигастральный разрез, как правило, удовлетворителен при условии, что реберный угол не является слишком узким и что пациент не страдает ожирением. Если мечевидный отросток препятствует доступу, он легко может быть удален. Если доступ все еще неадекватен, может быть разделена нижняя часть грудины. Если первичная опухоль простирается выше кардии, то резекция с помощью чисто абдоминального разреза, скорее всего, будет недостаточной, следует выбрать абдомино-торакальный способ.
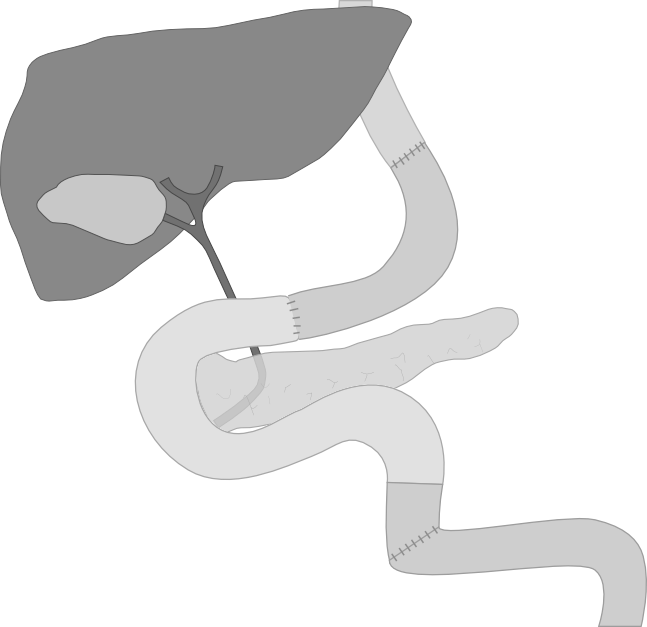
Тип анастомоза
Возможно, самой важной частью операции является выбор подходящего метода восстановления непрерывности пищеварительного тракта и ее тщательное выполнение. Ранее часто случались утечки из анастомоза из-за пищевода. Признание того, что слизистая оболочка пищевода является самым сильным и, следовательно, самым важным, слоем и общее применение прерывистого шва и неабсорбируемых шовных материалов, в значительной степени устранило этот риск.
Второе по важности – выбор типа используемого анастомоза. Выбор широкий, он включает эзофаго-дуоденальный анастомоз, как прямой, так и с интерпозицией петли тощей кишки или поперечной толстой кишки; «конец-в-бок» анастомоз пищевода в петлю тощей кишки, с энтеро-анастомозом или без него; и «конец-в-конец» и «конец-в-бок» анастомоз пищевода в петлю Ру из тощей кишки.
Простейший метод – прямой эзофаго-дуоденальный анастомоз, так как требуется только одна линия шва. Выполненный артистично, он наиболее удовлетворителен. Вопреки мнению многих хирургов, эта простая методика возможна практически в каждом случае, если не была отрезана значительная длина пищевода. Напряжение на анастомозе облегчается путем мобилизации двенадцатиперстной кишки и головки поджелудочной железы после разделения латерально брюшины со второй частью двенадцатиперстной кишки. Эта мобилизация, которая жизненно важна, позволяет поворачивать двенадцатиперстную кишку и головку поджелудочной железы вверх и влево.
Чтобы преодолеть расстояние между пищеводом и двенадцатиперстной кишкой, вставляется петля тощей кишки или поперечной толстой кишки. Это, как правило, не существенно и значительно увеличивает риск; три анастомоза и возможность нарушения циркуляции приводят к высокому риску некроза и утечки.
Вторым по простоте является «конец-в-бок» анастомоз пищевода и петли тощей кишки, которая может быть подведена как перед толстой кишкой, так и через брыжейку толстой кишки. Как правило, энтеро-анастомоз добавляют для снижения риска регургитации.
Сейчас петля Ру, вероятно, самый популярный метод, и, на мой взгляд, он лучший. Эллисон дал отличное описание метода построения такой петли. Она должна быть адекватной по длине, лучше всего подводить ее через брыжейку толстой кишки. Поиски дополнительной длины могут привести к чрезмерному разделению брыжеечных сосудов, вызывая некроз и утечку в месте анастомоза. Обширное разделение брыжейки тощей кишки необходимо, чтобы получить достаточную длину для высокого эзофаго-еюнального анастомоза на уровне артерий аорты или выше. Однако при тотальной гистерэктомии тощая кишка может быть легко подведена к пищеводу без дополнительной мобилизации. Важно, чтобы эзофаго-еюнальный анастомоз был, по крайней мере, на 10 дюймов выше, чем еюно-еюнальный анатомоз, чтобы свести к минимуму риск регургитации желчи и поджелудочного сока в пищевод.
Результаты
Немедленная смертность
Зависит от соответствия критериям операбельности и показаниям к операции. На этот показатель будут негативно влиять такие дополнительные факторы, как частичная панкреатэктомия. Немедленная смертность среди моих пациентов была чуть ниже процента. Типичные показатели смертности в литературе варьируются от 8 до 21%. Интересно, что в серии с лучшей смертностью использовался абдоминальный способ, тогда как при самой худшей смертности всегда использовался абдомино-торакальный способ.
Показатели выживаемости
Очевидно, что факторы, влияющие на непосредственную смертность, будут иметь большое значение. Маршалл сообщает о пятилетней выживаемости 14,1% в большой серии случаев карциномы. Он использовал тотальную гистерэктомию примерно в одной трети своих случаев, больше, чем большинство хирургов, поэтому его показатели, вероятно, выше средних. Рэнсом имел лишь четырех выживших из 59. В моей серии было всего шесть полных гистерэктомий по поводу карциномы, проведенных более пяти лет назад, в живых осталось двое пациентов – 71 и 51 года.
Пищеводная регургитация
Это частое и проблематичное осложнение, которое не является обычным для хорошо сформированной петли Ру, обычно для анастомоза «конец-в-бок» с использованием простой петли тощей кишки и почти неизбежно с прямым эзофаго-дуоденальным анатомозом.
Интересен мой опыт с последним методом. Было шесть случаев с одной смертью во время операции. Одна паллиативная резекция имела следствием умеренно тяжелый эзофагит, но закончилась смертью спустя год. Одна молодая женщина, через полтора года после резекции саркомы, имела тяжелый эзофагит и два небольших гематемезиса. Один человек был изувечен эзофагитом и дисфагией в течение двух лет. Его эзофагодуоденальный анастомоз был удален, вместо него была сформирована петля Ру. У него сразу же наступило резкое улучшение, он набрал в весе. В течение года он оставался здоровым, затем развился рецидив, и он умер через 3 года после резекции.
Пятый пациент, женщина с доброкачественным поражением, ошибочно принятым за карциному – единственная в моей серии – была инвалидом с эзофагитом и дисфагией в течение трех лет, во время которых у нее были рецидивирующие эпизоды кровотечения и анемии. Эзофагоскопия показала изъязвление и стриктуру над ее анастомозом, которые были резецированы, и был выполнен анастомоз петлей Ру. Улучшение было драматичным, она получила 1-е место по прибавке веса. 24 года спустя она жива, но все еще имеет легкий эзофагит, возможно из-за анастомоза «конец-в-бок».
Шестой случай – мужчина в возрасте 69 лет, у которого были стойкие симптомы эзофагита с небольшими воспалительными изменениями, наблюдаемыми при повторной эзофагоскопии. После более чем пяти лет развилась тяжелая дисфагия, а у анастомоза обнаружилась рецидивирующую опухоль. Впоследствии это было резецировано и в дальнейшем все наладилось с петлей Ру.
В то же время у меня есть несколько пациентов с петлями Ру, которые выжили в течение разных периодов до 3 лет без каких-либо симптомов эзофагита или гастрита.
Демпинг-синдром
Демпинг-синдром, наблюдаемый после частичной гистерэктомии, может возникнуть и после тотальной гистерэктомии, но удивительно, что затрагивается им меньшинство пациентов. Совет питаться дробно (небольшими, но частыми порциями) и пить жидкость только между приемами пищи, – обычно это все, что необходимо.
Дефицитные состояния
Неудивительно, что они широко распространены. Часто встречается железодефицитная анемия, особенно у женщин, но обычно она легко контролируется. В настоящее время общепризнано, что у каждого пациента, который выживает достаточно долго, в конечном итоге будет развиваться мегалобластная анемия. Предотвратит это витамин B12 в профилактической дозе 100 мг ежемесячно.
Иногда необходим прием фолиевой кислоты, железа. Нередки и другие гиповитаминозы, особенно дефицит рибофлавина. Также могут потребоваться добавки аскорбиновой кислоты и витамина А.
У пожилых людей после тотальной гистерэктомии иногда встречается гипопротеинемия, которая может привести к голодным отекам.
Потеря веса
Потеря веса после полной гистерэктомии может быть тяжелой и трудноразрешимой. Вероятно, большее значение имеет снижение потребления пищи, нежели ее плохое усвоение. Общей и важной причиной потери веса, которая становится экстремальной, является эзофагит, особенно если развивается дисфагия.
Как правило, долгосрочно выжившие будут иметь значительные отклонения от их стандартного веса, хотя при анастомозе Rу дефицит веса может составлять всего лишь несколько фунтов.
Потеря веса не обязательно является серьезной проблемой, но недоедание может привести к развитию туберкулеза легких, поэтому весьма желательно рутинное ежегодное рентгеновское обследование грудной клетки.
Могут предприниматься различные меры, из которых наиболее ценными являются советы и надзор квалифицированного диетолога. Цель состоит в том, чтобы увеличить потребление калорий, в особенности за счет белка (молоко, яйца, мясо и т. д.). Могут быть полезными анаболики, включая Метилтестостерон и Ипрониазид. Метилтестостерон в дозе 25 мг можно использовать ежедневно, но у женщин его следует применять с осторожностью из-за риска нежелательной вирилизации.
Заключение
Ни один пациент не должен подвергаться тотальной гистерэктомии без тщательного рассмотрения альтернатив.
Абдоминальный разрез обычно дает адекватную экспозицию.
Петля Ру создает наиболее удовлетворительный анастомоз.
Из-за неизбежного эзофагита прямая эзофаго-дуоденостомия отвергается.
Когда эзофагит вызывает сильное беспокойство, повторная операция является целесообразной и практически осуществимой.
Целесообразно тщательное послеоперационное наблюдение. Все пациенты должны принимать витамин B12 в течение неопределенного срока. Наиболее полезна помощь квалифицированного диетолога.